Острый панкреатит — это воспаление поджелудочной железы, которое возникает внезапно. Приступ вызывает очень сильные боли в верхней части живота и длится несколько дней. Воспаление, протекающее в мягкой форме, зачастую не требует врачебного вмешательства и проходит самостоятельно. В тяжелых случаях оно может спровоцировать осложнения, несовместимые с жизнью. Подобные ситуации требуют экстренной госпитализации пострадавшего. При несвоевременной медицинской помощи показатели смертности колеблются от 5 до 30%. Независимо от формы протекания заболевания — мягкой, умеренной или тяжелой, боли в области живота – серьезный повод для обращения к врачу.
- Что такое острый панкреатит и как проявляется болезнь
- Причины возникновения и механизм развития
- Какие заболевания могут напоминать острый панкреатит
- Возможные осложнения
- К какому врачу обратиться
- Лечение острого панкреатита
- Медикаментозное лечение
- Хирургическое вмешательство
- Народные методы
- Диета после лечения
- Прогноз и профилактика
Что такое острый панкреатит и как проявляется болезнь
Отличительные признаки острого панкреатита — это сильная внезапная боль вверху живота, чуть ниже грудины, которая возникает волнообразно, часто и интенсивно, пока не станет постоянной. В 50% случаев боль ощущается в нижней части живота и распространяется на спину.
Другие характерные проявления при остром воспалении поджелудочной железы:
- потеря аппетита, вызванная нехваткой ферментов поджелудочной железы, выделяемых в кишечник;
- острые боли в брюшной полости различной локализации, которые усиливаются после приема пищи, при кашле, глубоком дыхании, прикосновении к животу;
- в лежачем положении боль сильнее, чем в сидячем;
- сильная тошнота и рвота, даже при отсутствии рвотных масс;
- из-за недостатка пищеварительных ферментов происходит вздутие живота, больного мучает частый жидкий стул с резким запахом, метеоризм;
- учащенный пульс — от 100 до 140 ударов в минуту, частое и поверхностное дыхание;
- лихорадка и повышение температуры более 38°C;
- кожа и белки глаз приобретают желтоватый оттенок;
- упорные боли, при которых не помогают даже сильнодействующие обезболивающие препараты.
Поза эмбриона немного облегчает симптомы при остром панкреатите. Если, даже сидя неподвижно, вы испытываете боль и не можете найти комфортного положения, немедленно обратитесь к врачу.
Причины возникновения и механизм развития
Поджелудочная железа представляет собой орган, который производит ферменты для пищеварения, и гормоны, регулирующие усвоение глюкозы всеми клетками тела. Пищеварительные ферменты железы в норме начинают работать только в кишечнике. Но при остром течении панкреатита они активируются раньше времени, еще не покинув железу, раздражая ее стенки и вызывая воспаление. При многократных острых приступах панкреатита повреждаются слизистые поджелудочной, на месте поврежденной ткани образуются рубцы. Из-за этого она постепенно утрачивает свои функции. Это приводит к хроническому панкреатиту, проблемам с пищеварением и диабету.

Основные причины острого панкреатита включают:
- Желчные камни. Они вызывают около 40% случаев заболевания. Продвигаясь по желчным протокам, они блокируют место соединения протоков желчного пузыря и поджелудочной. В результате панкреатический сок не может покинуть железу, накапливается в ней, разрушая ткани.
- Чрезмерное употребление алкоголя вызывает острые приступы панкреатита примерно в 30% случаев. Риск развития заболевания усиливается при увеличении суточного потребления спиртных напитков свыше 40 г чистого спирта в сутки для мужчин и 30 г — для женщин.
- Механические повреждения поджелудочной во время травм, операций на желчном пузыре, инструментальных исследований.
- Повышенное содержание триглицеридов и кальция в крови.
- Вирусные инфекции — свинка, цитомегаловирус и вызванные ими осложнения.
- Кистозный фиброз — грозное заболевание, повреждающее не только поджелудочную железу, но и легкие, печень, другие органы.
- Прием эстрогенов, стероидов, некоторых антибиотиков.
- Курение.
- Трансплантация почки.
Какие заболевания могут напоминать острый панкреатит
Существует ряд заболеваний, которые своими симптомами могут напоминать приступ панкреатита:
На сайте http://slon4.to sLON4.TO. SLON5TO
- Холецистит, или воспаление желчного пузыря. Сопровождается острыми волнообразными приступами боли, тошнотой, рвотой и пожелтением кожных покровов.
- Прободная язва желудка или двенадцатиперстной кишки. Вызывает сильную острую боль в верхней части живота, тошноту, рвоту.
- Приступ острого аппендицита. Боль носит нарастающий характер, отмечается внизу живота справа. Больного тошнит, поднимается температура.
- Инфаркт миокарда. У пострадавшего отмечается общая слабость, сильные загрудинные боли, учащенное поверхностное дыхание.
- Пищевое отравление. Вызывает сильную диарею, вздутие и боли в нижней части живота, слабость от потери большого количества жидкости.
Возможные осложнения
Острый панкреатит ведет к дисбалансу всех химических элементов нашего организма, вызывая тяжелые осложнения:
- Псевдокиста — образуется в результате некроза поджелудочной железы. Она может уйти самостоятельно, но иногда прорывается, вызывая инфекции и кровотечения.
- Инфекция воспаленной поджелудочной железы. Орган становится уязвимым для бактерий. Требуется немедленная операция по удалению инфицированной ткани во избежание гнойного панкреатита.
- Тяжелые поражения легких, сердца, печени, почек, развивающиеся в результате резкого повреждения поджелудочной. При этом ее активированные ферменты и токсины проникают в кровоток, снижают кровяное давление, вызывают общую органную недостаточность, ведут к тяжелым осложнениям, вплоть до гибели человека.
- Диабет — возникает при повреждении клеток, продуцирующих инсулин.
- Отек верхней части живота — появляется при скоплении жидкости в брюшной полости из-за снижения перистальтики кишечника.
- Недоедание. Систематические приступы панкреатита приводят к нехватке пищеварительных ферментов. Это нарушает усвоение питательных элементов, приводит к недоеданию, поносу, потере веса.
- Панкреатический рак — длительные и систематические воспаления в железе являются фактором риска для развития онкологического заболевания.
Быстрое и эффективное лечение панкреатита снижает риск осложнений. Поэтому важно при первых же острых симптомах обратиться за помощью специалистов.
К какому врачу обратиться
Характерным симптомом острой формы панкреатита является напряженная брюшная стенка и болезненность при прощупывании брюшины.
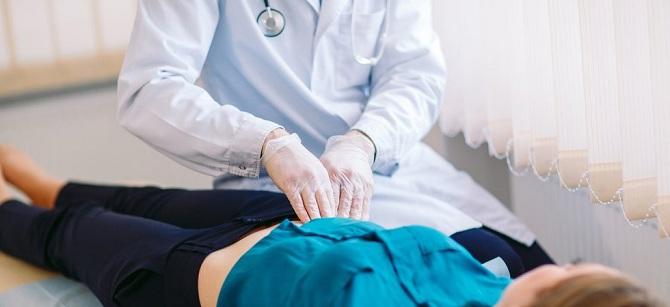
Для постановки диагноза назначают анализ крови и проводят аппаратные обследования больного органа:
- УЗИ органов брюшной полости;
- компьютерная томография поджелудочной;
- магниторезонансная холангиопанкреатография — специальная МРТ, позволяющая исследовать панкреатические и желчные протоки;
- эндоскопическая ретроградная холангиопанкреатография — процедура позволяет не только просматривать протоки, но и удалять желчные камни.
Лечение острого панкреатита
Схема лечения острой формы панкреатита будет зависеть от тяжести симптомов. Терапия включает в себя следующие этапы:
- устранение болевого синдрома;
- введение достаточного количества жидкости;
- поддержка питания;
- проведение эндоскопии или хирургического вмешательства, если острый приступ вызван желчными камнями или псевдокистами.
Медикаментозное лечение
При наличии легких и умеренных симптомов лечение при остром панкреатите в больнице включает следующие процедуры:
- Голодание. Больной не принимает пищу в течение нескольких дней, чтобы дать отдохнуть поджелудочной железе. После исчезновения болей, прекращения тошноты и рвоты можно вводить в рацион полужидкую пищу — каши, супы, а также напитки (кефир, некрепкий чай).
- Прием обезболивающих препаратов для купирования болевого синдрома. Для этого назначают Трамадол, Баралгин, различные виды блокад.
- Предотвращение обезвоживания, которое ухудшает симптомы и увеличивает риск осложнений.
Больные с тяжелыми симптомами панкреатита проходят лечение в отделении интенсивной терапии, где постоянно контролируют их жизненные признаки — пульс, давление, скорость дыхания и производство мочи.
Больному назначают:
- антибиотики для предотвращения инфекции, такие, как Метронидазол, Ципрофлоксацин и др.;
- внутривенное введение растворов хлористого натрия и хлористого калия для устранения обезвоживания;
- легочный вентилятор, помогающий пациенту дышать;
- для поддержания необходимого объема крови пациентам с низким давлением вводят внутривенно растворы Полиглюкина, Альбумина и др.;
- для питания тяжелых больных используют тонкие трубки, которые вводят через нос и желудок в тонкую кишку.
Больной остается в отделении интенсивной терапии до тех пор, пока не исчезнет риск органной недостаточности, гиповолемического шока и сепсиса.
Хирургическое вмешательство
Если причиной острого панкреатита стали заблокированные желчные или панкреатические протоки, тогда применяют эндоскопическую процедуру по открытию или расширению данных протоков.
В случае блокировки протоков желчными камнями врачи рекомендуют удалять желчный пузырь.
Народные методы
Острый приступ панкреатита возникает внезапно и развивается очень быстро. Для его диагностики и терапии необходимы сложные обследования, современная медицинская аппаратура, медикаменты, солидный профессиональный опыт и условия стационара. Учитывая скорость развития осложнений при данной патологии, применение народных методов приведет к потере драгоценного времени, что чревато смертельным исходом. Использовать народные средства можно будет после купирования острых симптомов, и только по согласованию с врачом.
Диета после лечения
Покинув стены больницы, необходимо продолжить восстановление организма после приступа панкреатита. Главная роль здесь принадлежит диете:
- Прекратите пить спиртное. Если не можете сделать это самостоятельно, воспользуйтесь специальными программами по избавлению от зависимости.
- Бросьте курить. Если вы не курите, то не начинайте.
- Выберите диету с низким содержанием жира, обилием свежих фруктов и овощей, цельного зерна, употребляйте нежирное мясо.
- Пейте больше чистой воды.
Прогноз и профилактика
Острый приступ панкреатита вызывает сильную кратковременную боль. В зависимости от тяжести приступа, его можно вылечить в стационаре в течение 1-2 недель. Частые и рецидивирующие вспышки заболевания приводят к хроническим проблемам и осложнениям. Своевременное лечение, посильные физические нагрузки, здоровый образ жизни позволят вам исключить риск возможных рецидивов, жить комфортно и без боли.